Ipotesi dopaminergica della schizofrenia e neurolettici
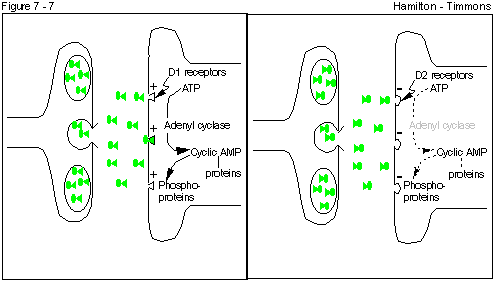
The D1 receptors facilitate adenyl cyclase, whereas the D2
receptors inhibit this second messenger. These processes change the
protein-synthesizing capabilities of the cell.
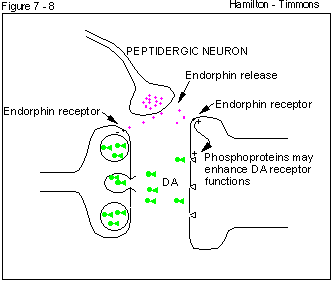
Endorphins can influence the release of dopamine or alter the
number or sensitivity of dopamine receptors.
Il termine neurolettico è stato inizialmente utilizzato in riferimento alla diminuita attività motoria dovuta alla clorpromazina (1).
Per lungo tempo si è creduto che i sintomi extrapiramidali associati fossero in realtà parte integrante dell'effetto terapeutico del farmaco sull'organismo. Solo dopo anni questi sintomi sono stati considerati come effetti collaterali, potendosi ridurre aggiustando attentamente il dosaggio.
Nel 1993 Kane e Marder (2) sostennero infatti che dosi inferiori a quelle usate convenzionalmente causavano minori sintomi extrapiramidali. I limiti di un tale approccio risiedevano però proprio nelle considerazioni sull'origine della schizofrenia, vale a dire nella formulazione della "ipotesi dopaminergica".
Infatti l'osservazione che i neurolettici bloccavano il sottotipo recettoriale D2 della dopamina tanto quanto era efficace il farmaco (3, 4) ha rappresentato il supporto maggiore alla comprensione del meccanismo d'azione dei neurolettici (5,6).
Gli effetti terapeutici e collaterali sono stati spiegati in relazione alla espressione dei recettori nei diversi distretti del sistema nervoso centrale: così il blocco dei D2 nel sistema nigrostriato, in particolare i gangli della base, determina gli effetti extrapiramidali, ed il blocco dei D2 a livello mesolimbico è legato maggiormente agli effetti antipsicotici veri e propri (6,7).
Un limite a questo modello del blocco recettoriale potrebbe essere l'osservazione che i tempi di risposta nell'occupazione dei recettori sono al massimo riconducibili ad alcune ore mentre l'effetto terapeutico atteso compare dopo qualche settimana.
Le osservazioni di Pickar (8, 9) hanno
quindi focalizzato l'attenzione sui complessi eventi a cascata che seguono
l'iniziale blocco dei recettori dopaminergici. Tuttavia i neurolettici in
commercio oggi non sono recettori specifici bloccando, a dosi tera-peutiche,
altri recettori oltre a quelli per la dopamina (10).
Fu Carlsson nel 1988 (11) che per primo
avanzò l'ipotesi che "non vi è alcuna evidenza di una qualsiasi perturbazione
della funzione dopaminergica nella schizofrenia". Nonostante ciò e nonostante
l'introduzione di una nuova generazione di farmaci antipsicotici, l'importanza
del ruolo dei recettori dopami-nergici nel trattamento della schizofrenia è
rimasta inalterata (12).
Caratteristiche di questi ultimi farmaci sono che non producono catalessia negli animali, non aumentano i livelli di prolattina nell'uomo, e determinano inoltre minori effetti extrapiramidali (13).
Gerlach e Casey (14) descrissero con enfasi un gruppo specifico di
neurolettici atipici e proposero che tutti i farmaci antipsicotici fossero
classificati in base alla farmacologia dei primi, come suggerito da Gerlach
stesso nel 1991 (15).
L'evidenza forse più convincente riguardo l'importanza dei recettori
dopami-nergici nella etiologia della sintomatologia schizofrenica è data dalla
loro diretta visualizzazione tramite l'uso della Positron Emission Tomography (PET).
Un lavoro del 1986 di Wong et al. (16) ha riportato un aumento del numero dei
recettori D2 in schizofrenici mai trattati farmacologicamente. Si è potuto così
dimostrare una presenza maggiore di tali recettori tramite l'uso di un ligande
specifico marcato con 11C. Successivamente Farde et al. (17) non furono in grado
di confermare questi risultati; tuttavia essi poterono dimostrare che a livello
dei gangli della base dal 65 all'89% dei recettori D2 erano occupati da 10
diverse classi di neurolettici tipici. Questa scoperta costituì un "forte
supporto all'ipotesi che il meccanismo d'azione dei farmaci antipsicotici è in
relazione con un sostanziale grado di occupazione dei siti recettoriali D2". In
alcuni pazienti però sono stati trovati moltissimi siti occupati senza alcun
effetto terapeutico o extrapiramidale (14). La clozapina, un neurolettico
atipico, accanto ad un 40-65% di siti D2 occupati, mostrava un legame specifico
ad un 42% dei recettori D1. Ciò permise di concludere che l'azione dei
neurolettici atipici era probabilmente dovuta all'effetto combinato su entrambi
i recettori D1 e D2. Nel 1992 Farde et al. (19) confermarono che i neurolettici
classici occupavano circa dal 70 all'89% dei siti recettoriali D2 a livello dei
gangli della base nei pazienti schizofrenici trattati farmacologicamente, e che
nei pazienti che presentavano effetti collaterali extrapiramidali veniva
occupato un numero maggiore di siti. L'interesse per i recettori dopaminergici è
aumentato ulteriormente quando si scoprì che le sottoclassi di questi recettori
non erano solo due, bensì cinque (18). E' stato ipotizzato che i recettori D3 e
D5, riscontrati prevalentemente nelle regioni limbiche, potessero essere
importanti nel mantenimento dell'eccitamento (20). Per quanto riguarda il
trattamento della schizofrenia un particolare interesse hanno suscitato dai
recettori D4, trovati principalmente nella corteccia frontale, nel mesencefalo e
nel midollo. La clozapina ha un'affinità maggiore per questi recettori rispetto
a quella per i D2. Questa osservazione suggerisce che i D4 siano il principale
target per l'azione antipsicotica di questo neurolettico atipico, anche se
Kerwin (21) sostiene che: "il rapporto fra i recettori D4 e l'azione della
clozapina rimane senza risposta". La clozapina blocca più del 90% dei recettori
D4, e solo il 20% dei D3, laddove la maggior parte dei neurolettici determinano
un blocco di più del 50% di questi ultimi. Kane e Freeman (22) hanno quindi
ipotizzato che è probabile che vari sottotipi di recettori dopaminergici devono
essere bloccati simultaneamente per poter ottenere il massimo effetto
terapeutico.
L'ipotesi che alterazioni neurochimiche siano coinvolte nella schizofrenia ha
una lunga storia (Andreasen 1995). Tuttavia l'evidenza empirica è stata fornita
solo quando la modalità d'azione dei farmaci antipsicotici è stata messa in
relazione con il metabolismo delle catecolamine nel cervello e in modo più
specifico agli effetti bloccanti di questi farmaci sui recettori post-sinaptici
delle catecolamine (Carlsson e Lindkvist 1963). Successive ricerche hanno
evidenziato che l'efficacia clinica degli antipsicotici è da attribuire alla
loro capacità di bloccare i recettori D2 postsinaptici (Peroutka e Snyder 1980).
La dopamina aumenta la sensibilità delle cellule cerebrali agli stimoli. Ciò è
utile in quanto aumenta la consapevolezza della persona nei momenti di stress o
pericolo. Ma, per una persona con schizofrenia, l'aumento dell'azione
dopaminergica in un cervello già iperattivo può portare alla psicosi.
Evidenze ulteriori sul ruolo d'iperattività dopaminergica nella schizofrenia
provengono dall'osservazione che l'anfetamina, un farmaco che aumenta gli
effetti dopaminergici, peggiora o può persino fare insorgere sintomi simil
schizofrenici (Meltzer e Stahl 1976). Quest'aumento dell'attività dopaminergica
nel sistema nervoso centrale avviene attraverso due meccanismi:
aumentata disponibilità di dopamina nei siti sinaptici
ipersensibilità recettoriale.
Entrambi questi meccanismi sono stati ampiamente indagati nella schizofrenia, ma
non ci sono dati conclusivi a favore di queste tesi. Studi sul turn-over della
dopamina nei fluidi dei pazienti, come anche la determinazione diretta dei
livelli di dopamina nel tessuto cerebrale post-mortem, hanno dato risultati
contraddittori (Heritch 1990; Hirsch e Weinberger 1995; Bloom e Kupfer 1995).
Tecniche di neuroimmagine, come la PET, sono state recentemente utilizzate per
determinare la densità recettoriale nel cervello. Mentre gli effetti bloccanti
degli antipsicotici classici dei recettori dopaminergici è ben documentata, i
risultati riguardanti la densità recettoriale dopaminergica nei soggetti non in
terapia paragonati a controlli varia considerevolmente da ricercatori a
ricercatori (Wong et al. 1986; Farde et al. 1990). Utilizzando tecniche di
biologia molecolare è stato dimostrato un aumento della densità e sensibilità
recettoriale dopaminergica nel tessuto cerebrale post-mortem di soggetti con
schizofrenia non in terapia (Seeman 1987, 1995; Stefanis et al. 1998). Quando
sono stati introdotti gli antipsicotici atipici (clozapina, seguita poi dal
risperidone, olanzapina ed altri), i ricercatori hanno iniziato a chiedersi se
l'effetto bloccante dei D2 degli antipsicotici era l'effetto principale della
loro azione antipsicotica. E' stato dimostrato che la modalità d'azione degli
antipsicotici "atipici" può essere legata a vari tipi recettoriali oltre che ai
recettori dopaminergici D2, inclusi i recettori serotoninergici (5-HT). (Meltzer
et al. 1996).
Dati recenti suggeriscono che molti altri siti recettoriali come D1, D2, D, D4, 5-HT2 e NMDA sembrano essere coinvolti nella patogenesi della schizofrenia (Hirsch e Weinberger 1995; Seeman 1995; Kerwin et al. 1997).
Bibliografia
1) Rifkin A.: Extrapyramidal side effects: a historical perpective. Journal of
Clinical Psychiatry, 48 (suppl. 9): 3-6, 1987.
2) Kane J.M., Marder S.R.: Psychopharma-cologic treatment of schizophrenia.
Schizo-phrenia Bulletin, 19: 287-302, 1993.
3) Creese I., et al.: Dopamine receptor binding predicts clinical and
pharmacologic potencies and antischizophrenic drugs. Science, 192: 481-483,
1976.
4) Seeman P., Lee T., Chau-Wong M., Wong K.: Antipsychotic drug doses and
neuroleptic/dopamine receptors. Nature, 261: 717-719, 1976.
5) Carlsson A.: The current status of dopamine hypothesis of schizophrenia.
Neuropsycho-pharmacology, 1: 179-186, 1988.
6) Davis K.L., et al.: Dopamine in schizophrenia: a review and
reconceptualiza-tion. Am. J. Psych., 148: 1474-1486, 1991.
7) Pickar D. et al.: CSF and plasma monoamine metabolites and their relation to
psychosis: implications for regional brain dysfunction in schizophrenia. Arch.
Gen. Psychiatr., 47: 641-648, 1990.
8) Pickar D.: Perspective on time-dependent model of neuroleptic action.
Schizophr. Bull., 14: 255-268, 1988.
9) Pickar D.: Prospects for pharmacotherapy of schizophrenia. Lancet, 345:
557-562, 1995.
10) Reynolds G.P.: Development in the drug treatment of schizophrenia. Trends in
Pharmacological Science, 13: 116-121, 1992.
11) Carlsson A.: Early psychopharmacology and the rise of modern brain research.
Journal of Psychopharmacology, 4: 120-126, 1990.
12) Lancet: Editorial. Lancet, 339: 276-277, 1992.
13) Deutch, et al.: Mechanisms of action of atypical antipsychotic drugs.
Schizophrenia Research, 4: 121-156, 1991.
14) Gerlach J., Casey D.E.: Drug treatment of schizophrenia: myths and realites.
Current Opinion in Psychiatry, 147: 283-288, 1994.
15) Gerlach J.: New antipsychotics: classification, efficacy and adverse effects.
Schizophrenia Bull., 17: 289-309, 1991.
16) Wong D.F., et al.: Positron emission tomography reveals elevated D2 dopamine
receptors in drug-naive schizophrenics. Science, 234: 1558-1563, 1986.
17) Farde L., et al.: D1 and D2 dopamine receptor occupancy during treatment
with conventional and atypical neuroleptics. Psychopharmacology, 99: S28-S31,
1989.
18) Madras B.K.: Dopamine receptors and schizophrenia: significance of D1-D5. In
Schizophrenia: New developments in its Understanding and treatment (ed. S.R.
Hirsch), 1992. London: IBC Technical Services.
19) Farde L.: Positron Emission tomography analysis of central D1 and D2
dopamine receptor occupancy in patients treated with classical neuroleptics and
clozapine. Archives of Psychiatry, 49: 538-544, 1992.
20) Schwartz J.T., et al.: Dopamine D3 receptor: basic and clinical aspects.
Clinical Neurpharmacology, 16: 295-314, 1993.
21) Kerwin R.W.: Adverse reaction reporting and new antipsichotics. Lancet, 342:
1440, 1993.
22) Kane J.M., Freeman H.L.: Towards more effective antipsychotic treatment.
British Journal of Psychiatry, 165 (suppl. 25): 22-31, 1994.

Vibo Valentia